Рис. 13.1. Основные каналы связи между матерью и плодом.
1 — интраплацентарный гуморальный; 2 — экстраплацентарный гуморальный; 3 —плацентарный нервный; 4 — экстраплацентарный нервный.
Глава 13. ПОЛОВОЕ ПОВЕДЕНИЕ. РЕПРОДУКТИВНАЯ ФУНКЦИЯ. ЛАКТАЦИЯ
Репродукция — способность живых организмов к воспроизведению себе подобных, сохранению и продолжению вида — является одной из самых важных и сложных функций и характеристик целостного организма.
У человека она представляет собой совокупность морфофизиологических процессов образования и функционирования половых клеток, половую дифференцировку организма (формирование первичных и вторичных половых признаков); психологических процессов и разнообразных форм поведения, включающих половую мотивацию (либидо), систему этических норм детерминированного ритуального полового поведения, половой акт (коитус), оплодотворение, беременность и отношения мать — плод, роды и вскармливание, заботу о потомстве.
Важность изучения физиологии репродукции, половой (сексуальной) функции человека определяется не только ее биологической значимостью, но и тем, что эта функция оказывает огромное влияние на социальную жизнь человека и состояние здоровья нового поколения и человеческой популяции в целом, и сама, в свою очередь, в большой степени зависит от социальных условий.
У человека пол зародыша определяется в момент оплодотворения, причем гетерогаметным (хромосомы XY) является мужской пол, а гомогаметным (хромосомы XX) — женский. На этом этапе индивидуального развития определяется будущая генетическая программа развивающегося организма. Генетический пол определяет развитие истинного, или гонадного, пола, который определяется при развитии и по гистологическому строению половых желез. Способность половой железы продуцировать определенные гормоны определяет гормональный пол. Направленность и специфичность гормонального воздействия определяют морфологический, или соматический, пол, т. е. фенотип человека с характерным для каждого субъекта строением и развитием внутренних и наружных половых органов и вторичных половых признаков.
В начальных стадиях эмбриогенеза закладка половой системы происходит одинаково у обоих полов. В возрасте 6—8 нед под
влиянием хромосомы Y образуется зачаток семенника, клетки которого очень быстро становятся способными к продукции андрогенов, что определяет развитие эмбриона по мужскому типу. В то
же время генетический набор хромосом XX способствует развитию зачатков яичника. Однако в отличие от семенника яичник не обладает на ранних этапах развития выраженной эндокринной способностью, поэтому развитие по женскому типу происходит позднее. У человека внутренние мужские половые органы формируются к 8—10-й неделе внутриутробного развития, а наружные — к 20-й неделе. В это время ультразвуковым методом можно установить пол будущего ребенка.
Половым созреванием называется процесс развития организма от рождения до детородного возраста.
Половое созревание у человека происходит постепенно, по мере становления гормональной функции половых желез, которые стимулируют формирование и развитие вторичных половых признаков (тип оволосения, развитие молочных желез, специфический тип ожирения или развития мускулатуры), т. е. комплекса морфологических и функциональных признаков, характерных для мужского или женского конституционального типа. К концу полового созревания организм обладает всеми морфофункциональными признаками своего пола и становится способным к воспроизводству себе подобных.
Формирование специфического гормонального статуса и способности к воспроизводству у женщин завершается к возрасту 13—15 лет, когда появляются первые менструации и устанавливается овариальный цикл.
У мужчин половое созревание завершается, как правило, к возрасту 14—18 лет, когда организм приобретает возможность совершать полноценный половой акт, включая способность оплодотворить яйцеклетку.
Необходимо отметить, что в понятие «половое созревание» входит не только развитие первичных и вторичных половых признаков, но становление адекватного полового влечения (либидо) и половой мотивации.
Половое, или сексуальное, поведение человека является одним из вариантов социального поведения.
С биологической точки зрения основной целью полового поведения живых организмов является воспроизводство себе подобных, т. е. продолжение рода. Сексуальная мотивация и половое поведение человека тесно связаны с репродуктивной функцией, однако в отличие от поведения животных определяются социальным развитием конкретной личности. Это приводит к относительной автономизации сексуального поведения от репродуктивной функции, что увеличивает разнообразие форм сексуального поведения человека; Рассмотрим этот вопрос подробнее и разберем содержание некоторых терминов.
Половое влечение — одна из форм субъективного переживания человека, отражение его сексуальной потребности. Половое влечение является начальным этапом осознания сексуальных потребностей. При осознании этих потребностей половое влечение переходит в другую форму отражения потребности — половую мотивацию.
Половая мотивация — физиологический механизм активирования хранящихся в памяти следов (энграмм) информации о внешних объектах, которые способны удовлетворить имеющуюся у организма сексуальную потребность, и информации о тех действиях, которые способны привести к ее удовлетворению.
Сексуальное поведение человека определяется в первую очередь тем, какую потребность оно удовлетворяет. И. С. Кон выделяет несколько основных форм сексуального поведения человека в зависимости от конечной цели и возраста.
1. Конечной целью сексуального поведения является разрядка полового напряжения.
2. Мотивацией является деторождение, при этом эротические соображения играют ничтожную роль.
3. Чувственное наслаждение является ведущим, при этом наибольшее значение придается эротизму ситуации.
4. Средством достижения внесексуальных выгод, например брак по расчету.
5. Средство поддержания супружеского ритуала.
6. Коммуникативная сексуальность, когда сексуальное поведение представляет собой форму выхода из одиночества.
Для подростков можно выделить еще две основные формы сексуального поведения:
7. Удовлетворение полового любопытства.
8. Средство сексуального самоутверждения.
Многообразие мотивационных форм
сексуального поведения
делает чрезвычайно трудным исследование сексуального поведения отдельной личности. В то же время существуют некоторые основные моменты, характерные для сексуального поведения любого индивидуума. При этом необходимо помнить, что сексуальные мотивации всегда модулируются социальным отношением общества к той или иной форме сексуальности.
По мнению многих авторов, сексуальное поведение конкретной личности в большей степени определяется так называемым сексуальным сценарием, мысленной программой поведения, которых, как правило, бывает несколько. Реализация того или иного сценария происходит под влиянием реакций партнера.
Сексуальный сценарий содержит несколько компонентов. Во-первых, это эротические сны и фантазии. Роль эротических фантазий весьма важна для нормального сексуального поведения человека, поскольку они служат средством преодоления жестких границ реальности, обусловленных развитием общей культуры; расширяют репертуар сексуального поведения, вводят новые оттенки в программу сексуального поведения; влияют на степень полового возбуждения. Эротическая фантазия редко совпадает по своему содержанию с реальным поведением. Эротические фантазии в большой степени зависят от уровня как половых гормонов, так и исходного знания индивидуума о половых отношениях.
Во-вторых, реализация сексуального сценария в реальных условиях в определенной степени находится под контролем нейрофизиологических механизмов, реализующих чувство стыда и вины (И. С. Кон). При этом принятые нормы морали в конкретном обществе как ограничивают внешние проявления сексуальности, так и усиливают внутренние механизмы переживания того или иного поступка. Ослабление этих механизмов приводит к различным отклонениям в сексуальном поведении, в том числе к усилению агрессивного компонента в сексуальном сценарии. Бессознательный компонент агрессивности всегда присутствует в сексуальном поведении (3. Фрейд), о чем свидетельствует возникновение у большинства людей полового возбуждения при наблюдениях сцен полового насилия.
Сексуальное поведение невозможно рассматривать в отрыве от такого понятия, как институт брака. Одним из всеобъемлющих запретов является запрет на половые связи между членами одного и того же рода. С одной стороны, это объясняется генетическими причинами, поскольку велика вероятность появления генетически обусловленных аномалий. С другой стороны, у людей, воспитывающихся с детских лет совместно, сравнительно редко возникает сексуальный интерес друг к другу.
Более раннее физиологическое половое созревание привело к тому, что пробуждение сексуальных интересов и стремление к половой жизни пробуждаются значительно раньше социального расцвета человека. Многочисленные исследования показывают, что в половую жизнь современное поколение вступает значительно раньше, чем в брачные отношения, и это не воспринимается обществом как нечто запретное.
Сексуальное поведение в браке в последние десятилетия претерпело значительные изменения, что в первую очередь связано с ослаблением религиозных запретов и резко возросшей сексуальной активностью женщин. Большое влияние оказывает появление новых типов контрацептивов, которые позволяют более адекватно регулировать проблему беременности и репродукции в целом.
Следует подчеркнуть существенное различие в сексуальном поведении мужчин и женщин.
Половое поведение человека, с одной стороны, определяется половой принадлежностью, причем следует рассматривать как биологические аспекты (генетические, анатомо-физиологические характеристики), так и социальные (половое самоосознание — т. е. самоотнесение к определенному полу) аспекты. Последний вопрос в настоящее время приобретает особую значимость в связи с проблемой перемены пола. Часть людей убеждены, что они принадлежат к другому полу, и стремятся всеми силами приобрести внешний вид и социальный статус противоположного пола.
С другой стороны, субъект должен усвоить и выполнять некоторую модель полового поведения, чтобы его признали мужчиной или женщиной (И. С. Кон). Таким образом, мы приходим к выводу о различии мужского и женского сексуального поведения.
Формирование полового сознания у мужчин и у женщин неодинаково. Мужчина проходит четыре стадии формирования полового сознания (Г. С. Васильченко): 1) понятийную — период, во время которого ребенок осознает деление людей на «мальчиков и девочек»; 2) романтическую, или платоническую, для которой характерны выраженные эмоциональные компоненты, эротические фантазии преимущественно платонического типа, асексуальны. Для этой стадии характерен высокий накал чувств, поэтому эта стадия чрезвычайно важна для формирования чувства любви; 3) период юношеской гиперсексуальности, который совпадает с периодом физиологического полового созревания и характеризуется безудержными эротическими фантазиями, при этом возникает внутренний конфликт пробудившегося полового инстинкта с установившимися в обществе морально-этическими нормами; 4) зрелого полового сознания, во время которого мужчина обретает полный контроль над своим сексуальным поведением.
У женщины формирование полового сознания проходит первые две стадии, сходные с таковыми у мужчин. Однако уже в первой стадии обнаруживается бессознательная тяга к материнству — игра в куклы. Если в этот период поддерживать это направление развития, то стремление к материнству пройдет через всю жизнь. Особенно четко это проявляется у одиноких женщин, которые переносят свою материнскую любовь на домашних животных.
Романтическая стадия у женщин продолжается дольше, однако эротичность значительно меньше, чем у мужчин; возникает стремление к духовному общению, кокетливое поведение.
После двух стадий у женщины наступает третья, заключительная, стадия — пробуждение сексуальности.
Следует подчеркнуть, что полноценная половая мотивация оформляется позже формирования морфологических признаков пола, с различием у мужчин и женщин. У 25% девушек половая мотивация достигает полного развития к 25 годам, у мужчин — раньше, к 20 годам. У женщин половая мотивация достигает максимума к возрасту 26—28 лет, держится на относительно постоянном уровне до 40—50 лет, потом быстро падает. У мужчин половая мотивация максимальна к 30 годам, затем приобретает волнообразный характер и медленно падает, исчезая к 60—70 годам.
13.4. ФИЗИОЛОГИЯ ПОЛОВОГО АКТА
Половой акт (син.: коитус, совокупление, копуляция) является фрагментом сложной картины полового поведения человека. Несмотря на то что половой акт — парный физиологический процесс, изменения в организме мужчины и женщины существенно различаются. Поскольку, как правило, половой акт протекает в интимной обстановке, физиологические изменения организма до, во время и после полового акта описывались весьма умозрительно. В настоящее время, во многом благодаря исследованиям Мастерса и Джонсона (W. Masters, V. Johnson), проведенным на добровольцах с помощью специальной техники, фиксирующей изменения в организме мужчин и женщин во время полового акта, стала понятна его физиология.
Мастерc и Джонсон различают несколько стадий полового акта, переходящих друг в друга и объединенных общим понятием «половой цикл»: 1) возбуждения; 2) «плато»; 3) оргазма; 4) обратного развития (детумесценции).Половому акту обычно предшествует период взаимных ласк. Для нормального осуществления полового акта у мужчин необходимо участие следующих друг за другом структурно-функциональных составляющих (Г. С. Васильченко):
1) нейрогуморальной, обусловленной работой ЦНС и эндокринной системы, которые обеспечивают силу полового влечения и возбудимость соответствующих отделов ЦНС, регулирующих половое поведение; 2) психической, обусловленной работой коры больших полушарий, обеспечивающей направленность полового влечения и эрекцию до начала полового акта; 3) эрекционной, обусловленной преимущественно работой спинальных центров, во время которой происходят введение полового члена во влагалище и фрикции (движения полового члена во влагалище); 4) эякуляционно-оргастической, обусловленной также преимущественно работой спинальных центров, во время которой происходит эякуляция и возникает оргазм.
У женщин для нормального осуществления полового акта необходимо последовательное вовлечение следующих структурно-функциональных составляющих: 1) психической, обусловленной работой высших отделов мозга, заключающейся в осознании женщиной желания половой близости и принятия решения о ее реализации; 2) сенсорной, обусловленной нейроэндокринными сдвигами и выражающейся в перестройке процессов восприятия, особенно в повышении чувствительности эрогенных зон и возникновении потребности их специфической стимуляции; 3) секреторной, обусловленной работой нейроэндокринной системы, выражающейся в увлажнении слизистой оболочки влагалища, что облегчает движение полового члена (специфическая «смазка»); 4) оргастической, обусловленной работой спинальных центров, во время которой возможен один или несколько оргазмов.
В стадии возбуждения у мужчины при половой стимуляции происходит усиление притока крови к половым органам при одновременном некотором затруднении оттока крови по венам. Это приводит к переполнению кровью пещеристых тел полового члена и увеличению его размеров. Полагают, что парасимпатический контроль просвета сосудов является ведущим в возникновении эрекции.
Введение полового члена, фрикции приводят у мужчин к увеличению полового возбуждения, учащению сердцебиений и дыхания, повышению артериального давления, гиперемии лица. Максимальных значений повышение артериального давления и частота сердцебиений у мужчины достигает в период оргазма, который переживается как сладострастное ощущение. Оргазм у мужчин начинается с ритмичных сокращений семявыносящих, семявыбрасывающих протоков и семенных пузырьков. При этом происходит выделение наружу под большим давлением эякулята. Оргазм у мужчин длится несколько секунд, после чего эрекция быстро ослабляется и возникает детумесценция — уменьшение кровенаполнения половых органов. За ним следует период половой рефрактерности. Повторная эрекция возможна спустя некоторое время (20—40 мин).
У женщин в фазу полового возбуждения также усиливается прилив крови к половым органам, что приводит к увеличению их размеров, особенно клитора. Через 25—30 с от начала половой стимуляции половые органы становятся влажными, слизистая оболочка влагалища — скользкой. Это обеспечивает безболезненное введение и фрикции полового члена. Смазка образуется вследствие выделения слизи большими и малыми железами преддверия и пропотевания жидкой части крови из венозных сосудов влагалища.
Введение полового члена и начало фрикций приводят к расслаблению верхней и средней трети влагалища. Продолжение фрикций приводит к нарастанию полового возбуждения и выходу его на стадию «плато». При этом усиливается кровенаполнение наружной трети влагалища и происходит местное сужение (образуется так называемая оргастическая манжетка). На этой стадии развиваются гиперемия сосков, увеличение размеров молочных желез, возникают непроизвольные мышечные сокращения. Резко учащаются дыхание и сердцебиение, повышается артериальное давление. Дальнейшее нарастание полового возбуждения переходит в оргазм. Оргазм сопровождается ритмическими сокращениями влагалища и матки. Многие женщины в эту стадию испытывают ощущение психического оцепенения, потери сознания, чувство разлившегося тепла. После наступления оргазма происходит уменьшение кровенаполнения половых органов — детумесценция. Период оргазма и рефрактерности у женщин существенно отличается от аналогичных у мужчин. Если женщина относится к типу с однократным или пиковым оргазмом, то рефрактерный период после него длится довольно долго. Если женщина способна к повторным оргазмам, то рефрактерный период длится около минуты и при продолжительном половом акте женщина способна к повторным оргазмам. Длительность и интенсивность оргазма значительно варьируют даже у одной и той же женщины.
Четкое определение понятия «нормы», «нормальный» в физиологии полового акта весьма затруднено вследствие чрезвычайного переплетения биологических, социальных, индивидуальных особенностей личности. Полагают, что если половая жизнь не вызывает чувства усталости, недовольства, если в течение дня партнеры остаются веселыми и бодрыми, то очевидно, что их половая жизнь является оптимальной.
13.5. БЕРЕМЕННОСТЬ И ПЛОДОМАТЕРИНСКИЕ ОТНОШЕНИЯ
Беременность. Оплодотворение яйцеклетки обычно совершается в маточной (фаллопиевой) трубе. Как только в яйцеклетку проникает один сперматозоид, образуется оболочка, преграждающая доступ другим сперматозоидам. За слиянием мужского и женского предъядер тотчас же следует дробление оплодотворенного яйца, так что к тому моменту, когда оно доходит до матки (примерно через 8 дней после оплодотворения), зародыш состоит из массы клеток, называемой морулой. К этому моменту диаметр зародыша достигает около 0,2 мм.
У человека беременность длится около 9 мес и роды обычно происходят через 280 дней, или 40 нед. Во время беременности менструации отсутствуют. В яичниках формируется желтое тело, продуцирующее гормоны, которые обеспечивают все гестационные изменения в организме. С поступлением зародыша в матку в ней и в соседних половых органах начинаются глубокие изменения. Девственная матка имеет грушевидную форму, а объем ее полости 2—3 см3. Перед самыми родами объем матки составляет около 5000—7000 см3, а стенки ее значительно утолщены. В гипертрофии стенки матки участвуют все ее элементы, в особенности мышечные клетки, каждая из которых увеличивается в длину в 7— 11 раз и в толщину в 3—5 раз.
В то же время сильно разрастаются кровеносные сосуды, которые должны не только снабжать растущую стенку матки, но и при помощи специального органа — плаценты — удовлетворять потребность в питании развивающегося плода.
На самых ранних стадиях своего развития зародыш питается за счет окружающих его остатков клеток или за счет жидкости маточной трубы. Первые кровеносные сосуды, которые образуются в зародыше, предназначены для подачи питательных веществ из желточного мешка. У человека этот источник питания играет незначительную роль. Начиная со 2-й недели развития, кровеносные сосуды плода, проникая в хориальные ворсины, приходят в тесное соприкосновение с материнской кровью. С этого момента, благодаря специально обеспечивающему это соприкосновение раз витию плаценты, весь рост плода происходит за счет питательных веществ материнской крови.
У вполне сформированного плода кровь приносится от плода к плаценте пупочными артериями и возвращается обратно по пупочной вене. Между материнским и зародышевым кругом кровообращения нет прямого сообщения. Плацента служит для плода органом дыхания, питания и выделения. Так, пупочная артерия приносит к плаценте темную венозную кровь, которая в этом органе отдает СО2 и поглощает О2, в силу чего кровь пупочной вены имеет артериальный цвет. Однако потребность плода в кислороде невелика. Плод защищен от всякой потери тепла, движения его вялы и большую часть времени вовсе отсутствуют, поэтому окислительные процессы в организме плода обеспечивают лишь построение развивающихся тканей. Зато плод нуждается в обильной доставке питательных веществ, которые он получает при помощи плацентарного кровообращения из материнской крови в той форме, которая наиболее приспособлена к потребностям плода.
Плацента обладает селективной проницаемостью, но только в отношении пищевых веществ и гормонов, которые являются физиологическими и в нормальных условиях переходят от матери к плоду и обратно. В плаценте существуют механизмы активного и пассивного транспорта. Барьерная функция плаценты достаточно относительна, так как при нарушении структуры и функции плаценты к плоду начинают проникать не только пищевые, но и вредные химические вещества, а также вирусы, бактерии и паразиты.
Изменения в деятельности органов и систем беременной направлены на достижение двух целей: во-первых, обеспечение адекватного роста плода, увеличения матки и оптимальной динамики всех других необходимых для поддержания беременности изменений в половой сфере и, во-вторых, обеспечение организма плода необходимыми питательными веществами и кислородом в нужном объеме.
Плодоматеринские отношения. Взаимодействие организма матери и организма плода обеспечивается нейрогуморальными факторами. При этом в обоих организмах различают рецепторные (воспринимающие информацию), регуляторные (осуществляющие ее переработку) и исполнительные механизмы.
Рецепторные механизмы организма матери расположены в матке в виде чувствительных нервных окончаний, которые первыми воспринимают информацию о состоянии развивающегося плода. В эндометрии находятся хемо-, механо- и терморецепторы, а в кровеносных сосудах — барорецепторы. Рецепторные нервные окончания свободного типа особенно многочисленны в стенках маточной вены и децидуальной оболочке в области прикрепления плаценты. Раздражение рецепторов матки вызывает изменения интенсивности дыхания, уровня кровяного давления в организме матери, направленные на обеспечение нормальных условий для развивающегося плода. Регуляторные механизмы организма матери включают отделы ЦНС (височная доля мозга, гипоталамус, мезенцефальный отдел ретикулярной формации), а также эндокринную систему. Важную регуляторную функцию выполняют гормоны — половые, тироксин, кортикостероиды, инсулин и др. Так, во время беременности происходит усиление активности коркового вещества надпочечников матери, в результате повышается выработка кортикостероидов, которые участвуют в регуляции метаболизма плода. В плаценте вырабатывается хорионический гонадотропин, стимулирующий образование адренокортикотропного гормона гипофиза. Регуляторные нейроэндокринные аппараты матери обеспечивают сохранение беременности, а также необходимый уровень функционирования сердца, сосудов кроветворных органов, печени и оптимальный уровень обмена веществ, газов в зависимости от потребности плода.
Рецепторные механизмы плода воспринимают сигналы об изменениях в организме матери или собственного гомеостаза. Они обнаружены в стенках пупочных артерий и вен, в устьях печеночных вен, в коже и кишечнике плода. Раздражение этих рецепторов приводит к изменению частоты сердцебиения плода, скорости кровотока в его сосудах, влияет на содержание глюкозы в крови и т. д.
Регуляторные нейрогуморальные механизмы организма плода формируются в процессе его развития. Первые двигательные реакции у плода появляются на 18—20-й неделе развития, что свидетельствует о созревании нервных центров. Дыхательные движения плода появляются в конце 11-й недели эмбриогенеза. Начало функционирования центральной эндокринной железы гипофиза отмечается на 13-й неделе развития. Синтез кортикостероидов в надпочечниках плода начинается с 8-й недели развития и увеличивается с его ростом. У плода усилен синтез инсулина, который необходим для обеспечения его роста, связанного с углеводным и энергетическим обменом. У новорожденных, родившихся от матерей, страдающих сахарным диабетом, наблюдаются увеличение массы тела и повышение продукции инсулина в островках поджелудочной железы.
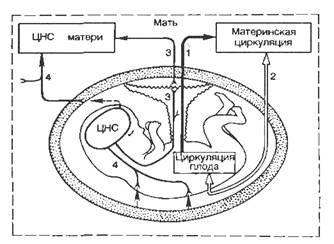
Как уже указывалось, в обеспечении связей в системе мать — плод особо важную роль играет плацента, которая способна не только аккумулировать, но и синтезировать вещества, необходимые для развития плода. Плацента выполняет эндокринные функции, вырабатывая ряд гормонов: прогестерон, эстроген, хорионический гонадотропин, плацентарный лактоген и др. Через плаценту между матерью и плодом осуществляются гуморальные и нервные связи. Существуют также экстраплацентарные гуморальные связи через плодные оболочки и амниотическую жидкость. Гуморальный канал связи — самый обширный и информативный. Через него происходит поступление О2 и СО2, белков, углеводов, витаминов, электролитов, гормонов и антител (рис. 13.1).
|
|
|
Рис. 13.1. Основные каналы связи между матерью и плодом. 1 — интраплацентарный гуморальный; 2 — экстраплацентарный гуморальный; 3 —плацентарный нервный; 4 — экстраплацентарный нервный. |
Важным компонентом гуморальных связей являются иммунологические связи, обеспечивающие поддержание иммунного гомеостаза в системе мать — плод. Несмотря на то что организм матери генетически чужероден по составу белков организму плода, иммунологического конфликта обычно не происходит. Это обеспечивается рядом механизмов, среди которых существенное значение имеют следующие:
1) синтезируемые синцитиотрофобластом белки, тормозящие иммунный ответ материнского организма;
2) хориональный гонадотропин и плацентарный лактоген, угнетающие деятельность материнских лимфоцитов;
3) иммуномаскирующее действие гликопротеинов перицеллюлярного фибриноида
плаценты, заряженного так же, как и лимфо
циты омывающей крови
(отрицательно);
4) протеолитические свойства трофобласта, способствующие инактивации чужеродных белков.
В иммунной защите принимают участие и амниотические воды, содержащие антитела, которые блокируют антигены А и В, свойственные крови беременной, и не допускают попадания их в кровь плода в случае иммунологически несовместимой беременности.
Система мать — плод. Накопленные к настоящему времени сведения о характере плодоматеринских отношений позволили сформулировать представление о функциональной системе мать — плод.
Функциональная система мать — плод (ФСМП) — особое биологическое содружество двух и более организмов, в котором гомологичные исполнительные механизмы одноименных гомеостатических систем матери и плода (или плодов) специфически интегрируются, обеспечивая оптимальное достижение одного и того же
|
|
|
Рис. 13.2. Функциональная система мать — плод (ФСМП), схема. |
полезного результата — нормального развития плода. Система мать — плод возникает в процессе беременности и включает в себя две подсистемы — организм матери и организм плода, а также плаценту, являющуюся связующим звеном между ними (рис. 13.2).
Экспериментальные данные показывают, что поведение элементов системы мать — плод в разных экстремальных условиях определяется многими факторами, среди которых главными являются период эмбрионального развития, интенсивность, длительность и характер действующего субэкстремального агента, особенности метаболических нарушений в организме матери при разных формах возникшей патологии, степень зрелости функциональных систем плода, призванных компенсировать гомеостатические нарушения, а также то, в каком из органов матери возникают преимущественные повреждения. Наличие функциональной интеграции гомологичных органов матери и плода касается не только эндокринных желез, но и таких органов, как сердце, легкие, печень, почки, а также системы крови.
Проявлением такой интеграции исполнительных органов функциональных систем матери и плода служит повышение функциональной активности органов плода (и соответствующая их морфо-функциональная перестройка) в случае нарушения функций соответствующих органов матери. При этом нарушается нормальный ход гетерохронного системогенеза, в результате чего одни функциональные системы плода развиваются более интенсивно, другие отстают в своем развитии. В таких случаях у новорожденного потомства имеются одновременно признаки незрелости одних органов и систем и повышенной зрелости, гиперфункции других.
Следует отметить, что такая активация функциональных систем плода возможна только при небольшой интенсивности действующего на мать фактора. Именно такие изменения гомеостаза системы мать — плод («физиологический стресс», по И. А. Аршавскому) необходимы для оптимального развития функциональных систем плода (внутриутробная тренировка).
В процессе формирования системы мать — плод возникает ряд критических периодов, когда системы, направленные на осуществление оптимального взаимодействия между матерью и плодом, наиболее ранимы. К числу таких периодов относятся имплантация (7—8-е сутки эмбриогенеза); развитие осевых зачатков организмов и формирование плаценты (3—8-я неделя развития); стадия усиленного роста головного мозга (15—20-я неделя); формирование основных функциональных систем организма и дифференцировка полового аппарата (20—24-я неделя развития).
По мере того как беременная матка увеличивается в размере и растягивается все сильнее, возбудимость ее возрастает, так что любые раздражители легко заставляют ее сокращаться. Эти раздражители могут исходить от соседних брюшных органов, а также в результате прямого воздействия движений плода на внутреннюю поверхность матки. Во многих случаях не удается установить какого-либо предшествующего раздражения, и автоматическое сокращение матки представляется аналогичным тому, какое мы наблюдаем у растянутого мочевого пузыря. Обычно эти сокращения матки не вызывают никаких ощущений. Они ощущаются только тогда, когда их интенсивность усилена. На протяжении большей части беременности они почти или вовсе не оказывают влияния на содержимое матки. Однако в последние недели или дни беременности такие сокращения, становящиеся к этому времени значительно более выраженными, производят определенное физиологическое действие. С одной стороны, оказывая давление на плод, они заставляют его в большинстве случаев принять положение, удобное для последующего его изгнания. С другой стороны, поскольку в таких сокращениях участвует все тело матки, включая продольные мышечные волокна ее шейки, они способствуют общему увеличению всего органа, растягивая внутренний зев матки, в результате чего верхняя часть шейки сглаживается и за некоторое время до начала родов втягивается в тело матки.
Мышечные волокна круглых связок матки гипертрофируются и удлиняются, благодаря чему эти связки при последующем изгнании плода помогают сокращениям матки. Стенки влагалища утолщаются и становятся более рыхлыми, уменьшая таким образом сопротивление растяжению при прохождении плода.
Родовой акт обычно разделяют на две стадии. В первой стадии сокращения (схватки) ограничиваются самой маткой, и их действие направлено главным образом на расширение маточного зева. В этом расширении участвуют, во-первых, активное расширение, обусловленное сокращением продольных мышечных волокон, образующих главную часть нижних отделов маточной стенки, и во-вторых, пассивное расширение от давления наполненного амниотической жидкостью плодного пузыря, который вдавливается сокращениями дна матки в канал шейки и действует наподобие клина. Сокращения матки носят ритмический характер; вначале они слабые, затем интенсивность их постепенно нарастает до известного максимума и постепенно убывает. Частота и длительность схваток растут по мере того, как роды близятся к концу. Оболочки плода обычно разрываются в конце первой стадии родов. Во второй стадии, после того как произошло полное раскрытие шейки и головка плода вошла в таз, характер схваток меняется: они становятся продолжительными и частыми и сопровождаются более или менее произвольными сокращениями мышц живота (потуги). Эти сокращения брюшных мышц сопровождаются фиксацией диафрагмы и задержкой дыхания, так что давление действует на все содержимое брюшной полости, в том числе и матку. Влагалище не может содействовать выталкиванию выходящего плода, так как оно слишком сильно им растянуто. Таким образом, плод постепенно проталкивается через тазовый канал, растягивая мягкие части, препятствующие его движению, и в конце концов выходит через наружное половое отверстие, причем обычно первой рождается головка.
Описывают еще третью стадию родов, которая заключается в возобновлении сокращений матки через 20—30 мин после рождения плода и приводит к изгнанию плаценты и децидуальных оболочек.
Родовой акт следует рассматривать как рефлекторный процесс, управляемый центром, расположенным в спинном мозге. Деятельность этого центра может тормозиться или усиливаться импульсами, поступающими к нему от периферии тела, например, при раздражении различных рецепторов, или от головного мозга под влиянием эмоциональных состояний. Разрушение пояснично-крестцовой части спинного мозга исключает нормальные родовые схватки.
13.7. ОСНОВНЫЕ ПЕРЕСТРОЙКИ В ОРГАНИЗМЕ НОВОРОЖДЕННОГО
Дыхание. Задолго до рождения грудная клетка плода совершает 38—70 ритмических движений в минуту. При гипоксемии они могут усиливаться и учащаться. В процессе этих движений легочная ткань остается спавшейся, однако между листками плевры при расширении грудной клетки создается отрицательное давление. Колебания давления в грудной полости плода создают благоприятные условия для притока крови к сердцу. При ритмичных движениях грудной клетки в дыхательные пути плода может попасть амниотическая жидкость, особенно когда ребенок рождается в асфиксии. В этих случаях перед началом искусственного дыхания жидкость из воздухоносных путей отсасывают.
Первый самостоятельный вдох непосредственно после рождения является началом собственного газообмена в легких ребенка. Механизм возникновения первого вдоха складывается из многих факторов. После перерезки пуповины связь плода с матерью через плаценту прекращается, в крови ребенка нарастает концентрация СО2 и падает концентрация О2. Гиперкапния и гипоксия раздражают хеморецепторы каротидных и аортальных рефлексогенных зон и хемочувствительные образования дыхательного центра, что приводит к возбуждению его инспираторного отдела и возникновению первого вдоха новорожденного. Этому также способствуют рефлекторные раздражения кожи ребенка воздействиями внешней среды, которая отличается по своим параметрам от внутриматочной. Как правило, после нескольких дыхательных движений легочная ткань становится равномерно прозрачной.
Кровообращение. Начиная с середины внутриутробной жизни, в кровеносной системе плода возникают структурные изменения, которые обеспечивают снабжение передней половины тела, и в особенности быстро растущего мозга, кровью, насыщенной кислородом, в то время как ткани конечностей и туловища получают венозную кровь. Артериальная кровь, приносимая от плаценты по пупочной вене, может поступать непосредственно в печень. Большая ее часть протекает по венозному протоку в нижнюю полую вену, по которой она доставляется к правому предсердию. Здесь кровь давит на заслонку нижней полой вены (евстахиев клапан) и направляется через овальное отверстие в левое предсердие и далее в левый желудочек и аорту. Поступая в нижнюю полую вену, эта артериальная кровь смешивается с венозной, которая возвращается из нижних конечностей и нижней части туловища. По аорте эта смесь, содержащая преимущественно артериальную кровь, приносится к голове и верхним конечностям. Венозная кровь от этих частей тела доставляется верхней полой веной к правому предсердию, а оттуда в правый желудочек, который нагнетает ее в легочную артерию. Только небольшая часть крови протекает через легкие, главная же масса проходит через открытый артериальный (боталлов) проток и изливается в аорту ниже аортальной дуги; отсюда кровь течет частично к нижним конечностям и туловищу, но главным образом к плаценте по пупочным артериям. Таким образом, у плода кровообращение обеспечивается в значительной мере работой правого желудочка. Толщина стенок левого и правого желудочков у новорожденных примерно равна.
С первыми дыхательными движениями новорожденного все механические условия кровообращения меняются. Сопротивление току крови через легкие уменьшается, и кровь проходит из легочных артерий через легкие в левое предсердие, где давление повышается и овальное отверстие остается закрытым. Еще до рождения как в артериальном, так и в венозном протоке можно видеть пролиферацию выстилающей их оболочки. С механической разгрузкой сосудов, обусловленной дыханием и изменением условий существования плода, эта пролиферация усиливается, что приводит к полной облитерации упомянутых сосудов.
Пищеварение. Плод получает питательные вещества через плаценту, однако органы пищеварения у него развиваются и начинают функционировать еще до рождения, обеспечивая всасывание веществ, поступающих с заглатываемыми околоплодными водами. Перевязка пуповины вызывает немедленное обеднение крови новорожденного питательными веществами и обусловливает резко выраженное повышение возбудимости дыхательного центра, внешним проявлением чего служат крик, поисковые рефлексы и особенно способность осуществлять активные сосательные движения в первые же 10—15 мин после перевязки пуповины. Эндогенное возбуждение пищевого центра длится в среднем 1—l'/2 ч, а начиная со 2-го часа после рождения вплоть до 12-го часа оно угасает. Проявлениями этого служат утрата способности ребенка самостоятельно пробуждаться в течение 12—16 ч и отсутствие искательных пищевых реакций.
Сразу же после рождения ребенок имеет все необходимое для перехода на новый для него тип питания — питание грудным молоком.
Лактация — продукция молочной железой женщины молока, необходимого для вскармливания ребенка; является конечной фазой полного цикла размножения млекопитающих.
Лактация включает в себя маммогенез (процесс роста и развития молочной железы), лактогенез (возникновение секреции молока после родов), лактопоэз (развитие и поддержание процесса секреции молока). Рост и развитие молочных желез. Молочные железы в постнаталыюм периоде у девочек развиваются за счет роста и пролиферации системы молочных ходов и незначительного развития альвеол. У женщин некоторый рост альвеол наблюдается в течение менструального цикла. При наступлении беременности наблюдаются дальнейшее развитие системы молочных ходов и значительное развитие паренхимы (альвеол). Клеточная гиперплазия продолжается и после беременности в ранний период лактации.
Рост и развитие молочных желез у беременной регулируются половыми гормонами (эстрогенами, прогестероном), глюкокортикоидами, плацентарными гормонами, а также гипоталамо-гипофизарной системой. Плацента секретирует гормональные вещества, которые по своим биологическим действиям сходны с пролактином и СТГ. Гипоталамус стимулирует лактотропную функцию передней доли гипофиза, при этом образуются пролактин и СТГ, которые стимулируют рост и развитие молочных желез.
Нейрогуморальный контроль функции молочных желез. В молочной железе представлены различные рецепторы. Стимуляция рецепторов сосков и паренхимы железы вызывает в гипоталамусе (паравентрикулярные, вентромедиальные ядра) образование рилизингфакторов, которые контролируют секрецию аденогипофизом пролактина и многих других лактогенных гормонов. Установлено существование пролактин-рилизинг фактора и пролактинин-гибитора.
Гормональная регуляция деятельности функционирующей молочной железы осуществляется двумя основными гормонами: аденогипофизарный пролактин (лактотропный гормон) стимулирует железистые клетки альвеол к биосинтезу молока, накапливающегося сначала в млечных ходах. В свою очередь секреция пролактина угнетается дофамином и пролактостатином во время лактации под влиянием окситоцина.
Немаловажную роль в регуляции лактации играют АКТГ, контролирующий функцию надпочечников, а также СТГ и ТТГ. Необходимым компонентом гормонального комплекса, стимулирующего секреторную активность молочной железы, является инсулин, который модулирует эффект многих гормонов.
Нервы молочных желез представлены как адренергическими, так и холинергическими волокнами, при этом ацетилхолин вызывает усиление секреторной функции молочной железы, оказывая влияние как на качественный состав молока, так и на его количество.
Секреция и отделение молока. Подготовка молочных желез к последующему кормлению новорожденного начинается еще в первый месяц беременности и выражается нагрубанием желез, быстрой пролиферацией эпителия протоков и образованием множества новых секреторных альвеол.
У женщины отделение молока, как правило, начинается не раньше 2-го или 3-го дня после родов, хотя появление молока может быть ускорено прикладыванием к груди чужого ребенка в последние дни беременности. Отделение молока начинается на 2—3-й день даже в том случае, если ребенок родился мертвым и никаких попыток сосания не производилось. Однако для поддержания секреции молока стимуляция сосков молочных желез в процессе сосания является обязательной, поскольку при этом в гипоталамусе происходит образование рилизинг-фактора, стимулирующего секрецию пролактина. Если женщина не кормит грудью своего ребенка, то нагрубание молочных желез постепенно проходит, молоко исчезает и железы подвергаются процессу обратного развития. При нормальных условиях отделение молока длится 6—9 мес и в редких случаях может затянуться дольше года. Количество секретируемого молока вначале увеличивается с 20 мл в 1-й день до 900 мл на 35-й неделе, затем постепенно снижается.
Рефлекс молокоотделения в норме возникает в момент прикладывания ребенка к груди. При рефлекторном сокращении миоэп-телиальных клеток, окружающих альвеолы, они сжимаются и молоко поступает в систему молочных протоков и в синусы.
Рефлекс подачи молока — активное выделение молока из альвеол в большие млечные ходы и синусы. Рефлекс имеет нервный афферентный и гормональный эфферентный пути, т. е. является нейрогормональным. В ответ на сосание из задней доли гипофиза в кровяное русло выделяется окситоцин, который вызывает сокращение миоэпителиальных клеток, окружающих альвеолы. В процессе кормления грудью ребенок получает только часть молока, содержащегося в молочной железе перед началом кормления, другая часть остается в альвеолах. Если активно секретирующая молочная железа не опорожняется от молока через регулярные промежутки времени, то секреторные процессы быстро угнетаются и лактация полностью прекращается. Рефлекс молокоотделения может принять условный характер и возникать в ответ на те явления, которые у кормящей женщины ассоциируются с сосанием. Этот рефлекс легко подавляется такими факторами, как страх, боль и т. п.; при этом угнетение вызывается либо раздражением симпатико-адреналовой системы, либо центральным торможением выделения окситоцина. Рефлекс молокоотделения весьма важен для поддержания лактации у женщин, и поскольку требуется некоторое время для его установления после родов, ясно, что этот период является критическим для лактации у женщин.
Акт сосания вызывает тонические сокращения матки. Прикладывание ребенка к груди сразу после родов является поэтому важным средством для вызывания сокращения матки и устранения наклонности к кровотечению из венозных синусов при отделении плаценты и оболочек плода. Кормление ребенка является одним из существенных моментов, обеспечивающих правильную послеродовую инволюцию матки.
Состав молока. Грудное молоко — белая непрозрачная жидкость с характерным запахом и сладковатым вкусом. Относительная плотность его колеблется от 1,028 до 1,034. Реакция слабощелочная. В разные периоды лактации грудное молоко имеет разный состав, следовательно, молочная железа словно приспосабливается к меняющимся потребностям новорожденного. Секрет молочной железы после родов изменяется в течение первой недели довольно существенно. У женщин секрет первых двух дней лактации принято называть молозивом, секрет—2—3-го дня — молозивным молоком, а с 4—5-го дня — переходным молоком. Через 7—14 дней после родов секрет молочной железы приобретает постоянный состав и называется зрелым молоком. Молозиво отличается от зрелого молока своими органолептическими свойствами и химическим составом, имеет желтоватый цвет и содержит наряду с жировыми капельками так называемые молозивные тела (лейкоциты). Более густое, чем молоко, молозиво обладает особыми питательными качествами и иммунологическими свойствами, которые необходимы для новорожденных. Альбумины и глобулины молозивного молока, не подвергаясь гидролизу в пищеварительном тракте, всасываются через стенку кишечника в кровь новорожденного. Грудное молоко содержит большое количество иммуноглобулинов, что позволяет новорожденному создать собственный естественный физиологический иммунитет. Иммунобиологическая роль молозива в связи с этим весьма велика.
Зрелое молоко состоит из молочной плазмы и жира. Молочная плазма — жидкость, содержащая различные белки (казеиноген, лактоальбумин, лактоглобулин), молочный сахар (лактозу) и неорганические соли наряду с небольшим количеством лецитина и азотистых экстрактивных веществ.
Жиры молока состоят преимущественно из нейтральных гли-церидов: трипальмаитина, тристеарина и триолеина. В меньшем количестве жир молока содержит глицериды миристиновой, масляной и капроновой кислот, а также следы каприловой, каприновой и лауриновой кислот.
Качественный и количественный состав грудного молока соответствует потребностям растущего организма. Иногда приходится прибегать к искусственному вскармливанию, когда мать не может обеспечить адекватное питание ребенка. В настоящее время используются различные смеси, которые в определенной степени являются заменителем грудного молока.